联系我们
010-69739712

目前,免疫治疗已经成为除手术、化疗和放疗之外的抗肿瘤治疗的第四大支柱,其中基于T细胞的免疫治疗是一种有效的癌症治疗策略。根据αβ和γδT细胞受体(TCR)的表达,T细胞可分为两个主要亚群。αβT细胞识别非自身的肽抗原,如癌细胞表达的抗原。αβT细胞是适应性免疫的效应细胞,这些细胞以主要组织相容性复合体(MHC)限制的方式发挥细胞毒性。然而,由于MHC分子的丢失,肿瘤细胞通常抵抗αβT细胞的攻击。
相比之下,γδT细胞是固有免疫系统中的效应细胞,这些细胞以MHC不受限制的方式发挥作用,使它们成为癌症免疫治疗的理想介质。最近的研究表明,γδT细胞对各种类型的癌细胞具有强大的细胞毒性作用。然而,γδT细胞仅占循环淋巴细胞的一小部分,临床效益并不令人满意。目前,一些改进方法,如双特异性抗体和CAR-T可能突破γδT细胞的局限性,提高抗肿瘤效果。
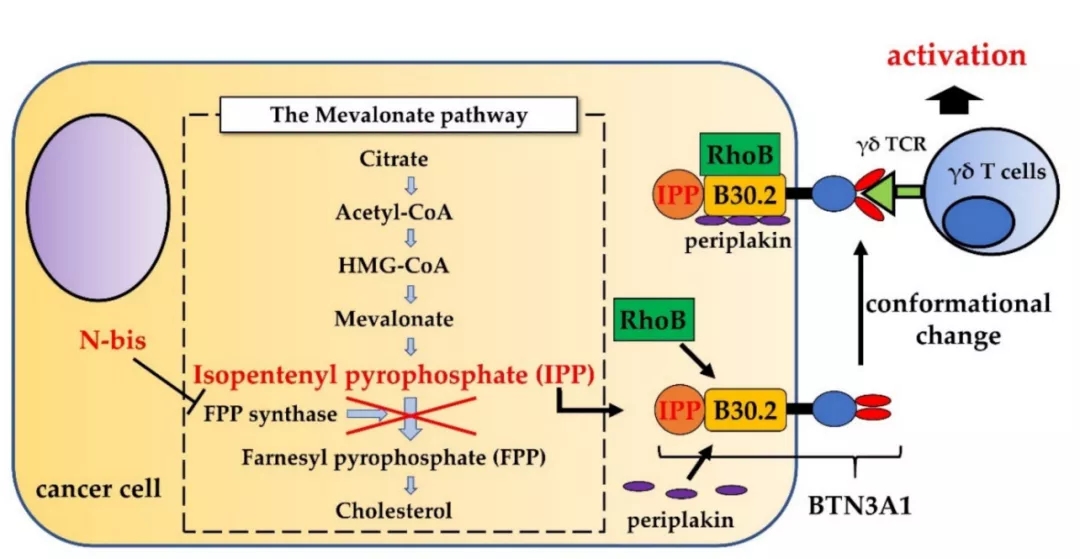
人类外周血γδT细胞主要表达Vδ2链和Vγ9链,在识别磷酸化抗原(PAG)时被激活,如(E)-4-羟基-3-甲基-2-烯基焦磷酸盐(HMBPP)。BTN3A1是BTN3A(CD277)家族的亚型,在PAG激活γδT细胞中起着不可或缺的作用。BTN3A1在细胞表面广泛表达,由两个免疫球蛋白样胞外结构域和一个胞内B30.2结构域组成。
一般来说,在生理条件下,PAG的浓度不足以刺激γδT细胞。然而,由于代谢重编程,肿瘤细胞表现出PAG生成上调,这增加了甲羟戊酸途径的活性。此外,PAG浓度可在药理学上增加。用于治疗高钙血症或癌症骨转移的含氮双膦酸盐,如帕米膦酸盐(Pam)和唑来膦酸盐(ZOL),可抑制法尼基二磷酸(FPP)合成酶,这是甲羟戊酸途径中的限速酶。因此,IPP(FPP上游代谢物)浓度增加,从而激活γδT细胞。
γδT细胞不仅通过γδTCR识别PAG,还通过NKG2D受体识别应激相关抗原,对于自然杀伤细胞,这种识别方法是不受MHC限制的。MICA是一种刺激NKG2D受体的功能性配体,除MICA外,人类NKG2D配体中的MICB和ULBP1-4与NKG2D受体之间的相互作用对癌细胞识别和γδT细胞介导的细胞毒性非常重要。
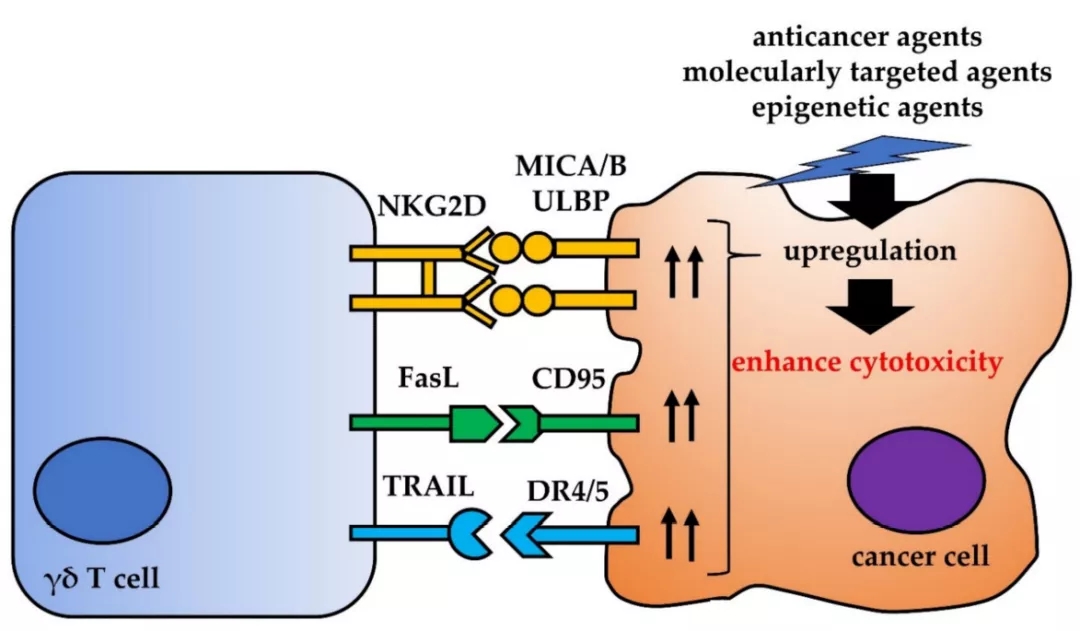
在活化的γδT细胞中,Fas配体(FasL)和TNF相关凋亡诱导配体(TRAIL)的表达上调。FasL与CD95(也称为Fas或APO-1)相互作用, FasL结合CD95后激活caspase级联反应,从而启动癌细胞凋亡。
TRAIL与五种受体(TRAILRs)相互作用:DR4、DR5、DcR1、DcR2和骨保护素。死亡受体DR4和DR5含有一个称为死亡域的胞内结构域,当这些受体与TRAIL结合时,该区域使这些受体能够启动细胞毒性信号。因此,肿瘤细胞中CD95或死亡受体DR4或DR5的上调可能增强γδT细胞介导的细胞毒性。
一些研究证明了γδT细胞的可塑性,经PAGs激活后,γδT细胞通过分泌TNF-α和IFN-γ促进Th1免疫应答。然而,γδT细胞也可以极化成与Th2细胞、Th17细胞或调节性T细胞(Treg)性质相似的细胞。
肿瘤中不仅包括癌细胞,还包括细胞外基质(ECM)、基质细胞(如成纤维细胞和间充质基质细胞)、血管网络和免疫细胞,如T细胞和B细胞、NK细胞以及各种免疫抑制细胞,如肿瘤相关巨噬细胞(TAM)、髓源性抑制细胞(MDSCs)等,构成了肿瘤微环境(TME)。
TME中含有各种细胞因子、趋化因子、生长因子、炎症介质和基质重塑酶,以促进组成TME的细胞之间的串扰;这种环境可以促进γδT细胞极化为Th17或Treg样细胞,产生IL-17和TGF-β,有利于癌细胞增殖。产生IL-17的γδT细胞诱导血管生成并支持癌症进展, TGF-β可负性调节γδT细胞。
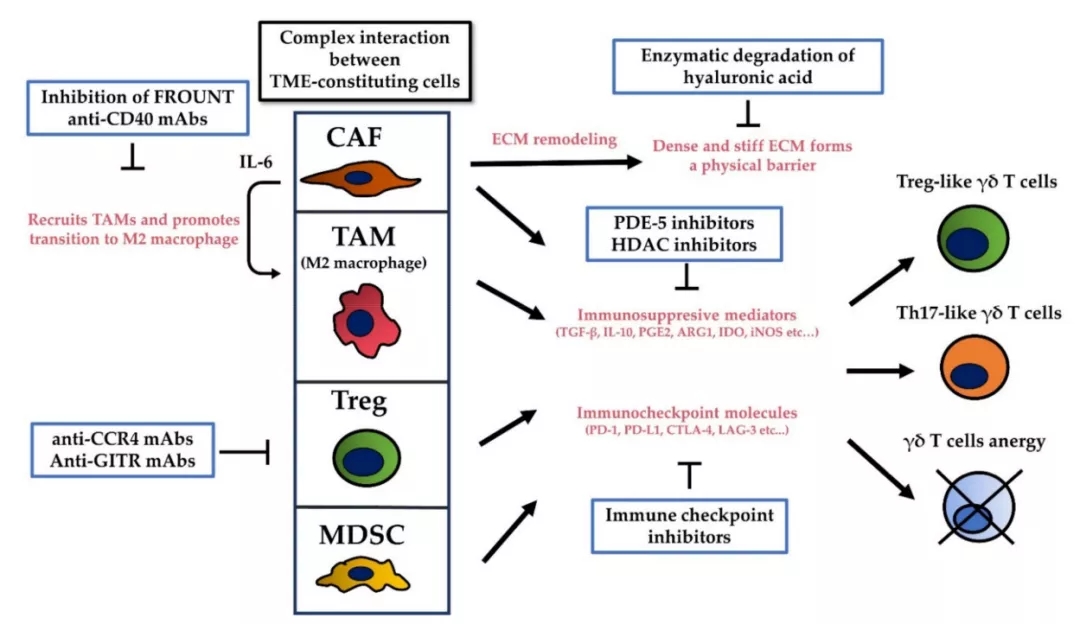
靶向TME的治疗,可以通过激活和改善γδT细胞的细胞毒性,增强抗肿瘤作用。在这些TME靶向治疗中,针对抑制性免疫检查点分子的治疗性抗体是克服TME免疫抑制效应的有效手段。过继性γδT细胞与免疫检查点抑制剂的结合是提高其细胞毒性的一种有希望的策略,因为PAG刺激的γδT细胞表达PD-1,阻断PD-1可能增强γδT细胞的抗肿瘤作用。
近年来,为了提高γδT细胞免疫治疗的抗肿瘤效果,人们提出了几种策略。双特异性抗体的使用显著提高了细胞毒性,临床前研究发现,EpCAM/CD3双特异性抗体增强了γδT细胞介导的肝母细胞瘤和儿童肝细胞癌的裂解。在临床前模型中,用HER2/Vγ9双特异性抗体体外扩增γδT细胞可显著降低胰腺癌和结肠癌的生长。此外,还报告了一种tribody(HER22xCD16),其包含两个HER2特异性单链片段,与一个靶向γδT细胞和NK细胞上表达的CD16单链片段融合,增强了γδT细胞和NK细胞介导的HER2表达肿瘤细胞的裂解。
嵌合抗原受体转导的γδT细胞(CAR-γδT)是克服目前治疗局限性的另一种新策略。临床前研究发现,在体外与阴性的CAR-γδT细胞相比,带有CD19特异性CAR-γδT细胞增强了对CD19+肿瘤细胞的杀伤,在小鼠模型中减少了CD19+白血病异种移植物。
CAR-T细胞免疫治疗存在靶向效应问题。Fisher等人设计了GD2特异性CAR-γδT细胞,以限制对正常细胞的毒性作用。GD2在神经母细胞瘤细胞表面和其他几种癌细胞上过度表达。在该研究中,γδT细胞识别肿瘤PAG抗原,然后抗GD2-CAR识别GD2并激活下游信号域以发挥抗肿瘤作用。因此,与γδTCR结合的表达GD2的神经母细胞瘤细胞被有效裂解,而与γδTCR结合的表达GD2的细胞没有受到影响。
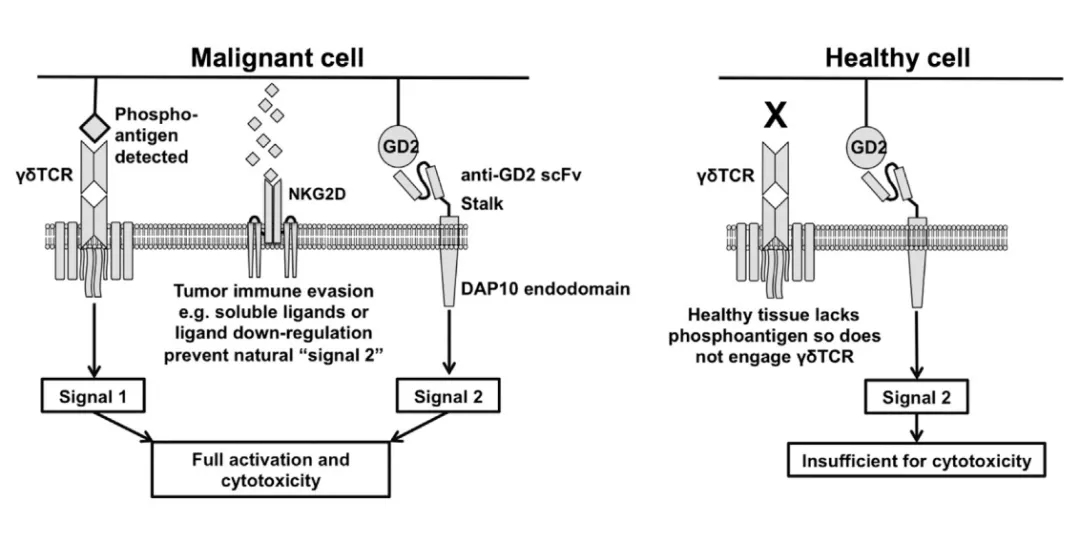
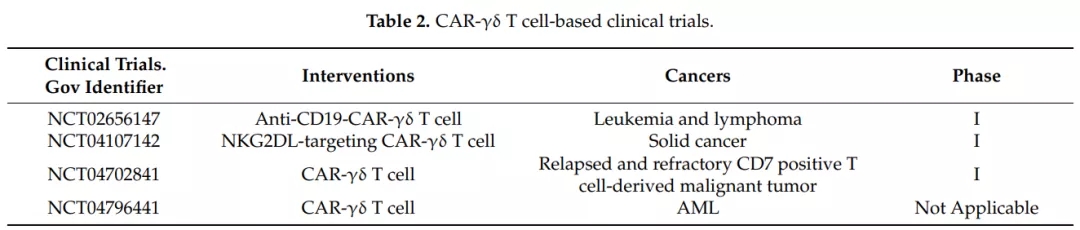
目前,一些临床研究正在进行中。CAR-γδT细胞有望成为一种新型的γδT细胞免疫疗法。
基于γδT细胞的免疫治疗非常有吸引力,这些细胞在体外和小鼠模型中对各种类型的癌症都显示出强烈的细胞毒性作用。然而,临床试验显示临床效益有限。新的方法,包括γδT细胞和免疫检查点抑制剂联合免疫治疗,双特异性抗体和CAR-γδT细胞都是有望克服目前治疗局限性的新策略。TME对γδT细胞免疫抑制作用的进一步研究,以及抗癌药物联合治疗、分子靶向药物、表观遗传药物、双特异性抗体以及CAR-γδT细胞的临床研究,将为未来γδT细胞免疫治疗的临床应用奠定基础。
参考文献:
1.Strategies to Improve the Antitumor Effectof γδT Cell Immunotherapy for Clinical Application. Int J Mol Sci. 2021Aug; 22(16): 8910.